Entriamo al Morelli con il dr. Francesco Inzirillo
CRONACA - 09 04 2020 - Ivan Bormolini
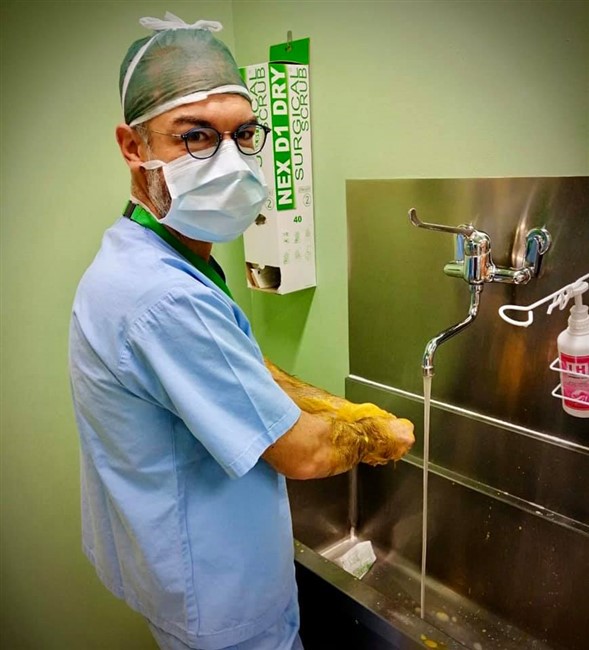
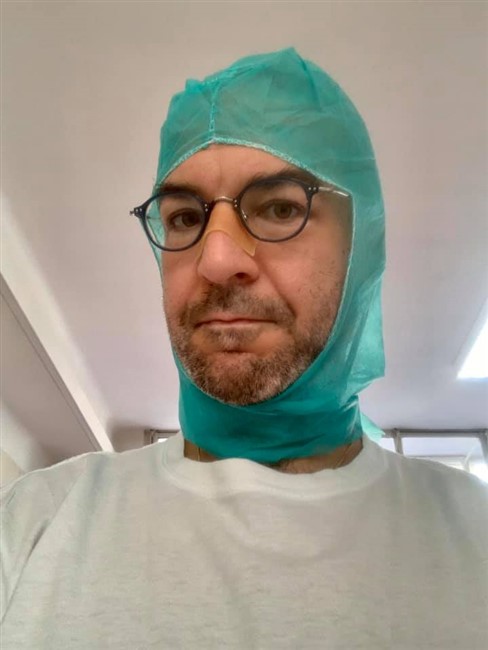
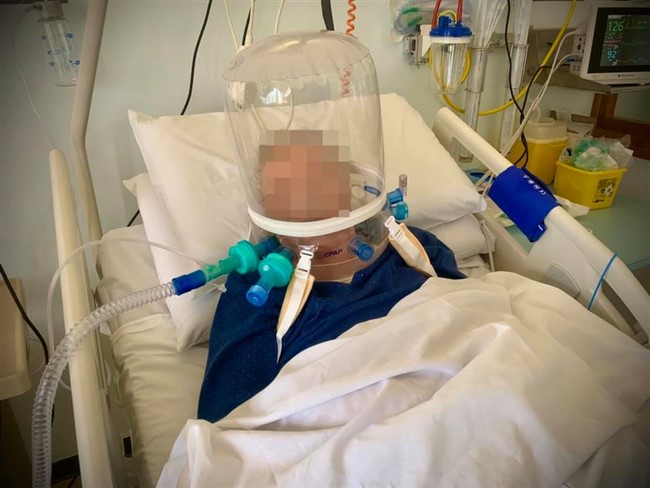
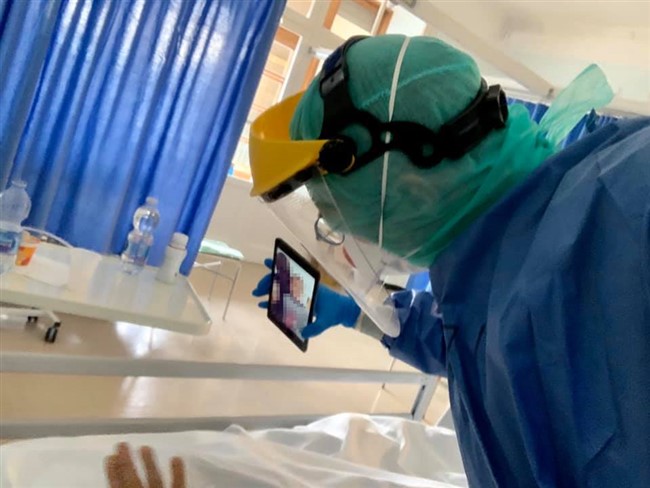
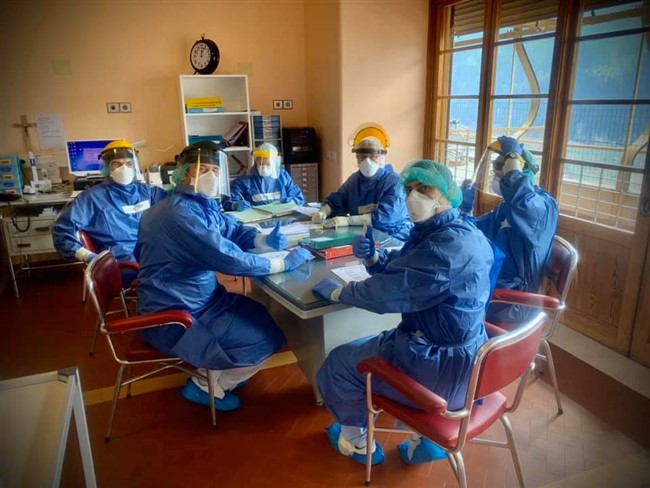
(Di I.Bormolini) Ogni giorno anche dalla nostra testata forniamo i numeri relativi ai pazienti Covid 19 in Valtellina e Valchiavenna e in queste settimane abbiamo seguito la trasformazione del Morelli in ospedale Covid-19. Un grande sforzo umano e materiale che ha consentito di poter curare i pazienti affetti da coronavirus praticamente a casa nostra e quindi senza trasferirli in altre strutture lontane. I numeri e le statistiche, certo ci danno il polso della situazione, ma crediamo che toccare con mano la realtà, ovvero come si lavora in un ospedale Covid-19, sia una cosa ben diversa. Per questo motivo siamo entrati virtualmente nei reparti del nostro ospedale per comprendere meglio cosa avviene. Per farlo abbiamo deciso di intervistare il dottor Francesco Inzirillo, che sin dall'inizio è in prima linea con altri colleghi e infermieri per fronteggiare questa pandemia. Dr Inzirillo, da quanti anni lavora al Morelli, in quale reparto e con quale specializzazione? Sono un Chirurgo Toracico in forza all'Ospedale di Sondalo da quasi 11 anni. Sono arrivato il primo Agosto 2009. L'arrivo del Covid-19, ha visto il Morelli in prima linea, cosa ha significato trasformare il presidio e stravolgere le normali attività? Possiamo dire che il nostro Ospedale è tornato un po' alle origini! Prima era un punto di riferimento per la tubercolosi e adesso un centro di rilievo per la gestione della nuova malattia infettiva. Tutto si è svolto molto velocemente. Quasi non abbiamo avuto il tempo di pensare. Abbiamo agito e basta tutti all'unisono! Per ognuno di noi è stato uno stravolgimento della normale attività di competenza. I nostri reparti sono stati convertiti. Ci siamo dovuti adattare in fretta e devo dire con orgoglio che nessuno si è tirato indietro con gran senso di responsabilità, di dovere e professionalità! Lei è entrato subito a far parte della task force dei medici in prima linea, come ha affrontato questo cambiamento sia sotto il profilo umano che professionale? Devo ammettere che nelle fasi iniziali ho avuto qualche tentennamento ma è durato poco. Mi son tuffato e non è stato subito facile. Come ho descritto nel mio diario la prima impressione è stata quella di entrare in un film di fantascienza. Se non si è dentro non si può comprendere appieno. Dal punto di vista umano mi son trovato in una dimensione in cui ho dovuto imparare a fare scelte importanti e in breve tempo. Non è facile gestire certe criticità quando le terapie intensive sono piene e non ti possono aiutare. Ci si ritrova a confrontarsi con realtà dure, ad alto impatto emotivo che fino a pochi giorni prima erano impensabili. Ci parli dell'organizzazione dei turni e di come avviene quello che lei stesso ha definito rito della vestizione e svestizione? Quali sono le complicanze nel lavorare con queste protezioni? I turni diurni sono di 6 ore (08-14 e 14-20) e poi c'è il turno notturno di 12 ore (20-08). Quest'ultimo è interminabile. Le assicuro che indossare le protezioni per tutte quelle ore è stressante e d'altro canto non possiamo permetterci pause per evitare sprechi. La vestizione prevede l'uso di un camice chirurgico o di una tuta idrorepellente, calzari, triplo paio di guanti, cuffia, mascherina di tipo FFP2 o FFP3 e visiera o in alternativa occhiali protettivi. Praticamente si va in giro conciati come palombari. La fase di svestizione è quella più delicata perchè bisogna rimuovere le protezioni facendo attenzione a non contaminarsi. Al termine tanto disinfettante ed una bella doccia calda. In reparto molte attività routinarie risultano complicate. Per esempio con tre paia di guanti anche impugnare una penna non è semplice. La mascherina poi è una tortura. Le piaghe e i segni al viso sono solo le conseguenze più gravi ma di base rende difficoltosa la respirazione (al termine del turno quasi si boccheggia) e poi è un continuo appannarsi degli occhiali. Bisogna cambiare spesso il guanto più esterno e fare uso di tanto disinfettante. I calzari sono di impiccio soprattutto quando il pavimento è bagnato (e questo avviene di continuo). Possiamo parlare di un lavoro fortemente adrenalinico? Beh! Di base non ci si annoia e poi ci sono tanti momenti in cui bisogna gestire delle criticità che si sovrappongono. Ecco, posso dire che l'adrenalina non è un elemento mancante! Ora veniamo ai pazienti, che prassi si segue quando giunge in ospedale un affetto da coronavirus? Dobbiamo distinguere i pazienti con diagnosi già effettuata altrove dai casi che sono solo sospetti. I primi vengono ricoverati direttamente in reparto, previo accordi. I secondi passano dal Pronto Soccorso che li gestisce nel cosiddetto OBI (reparto di Osservazione Breve Intensiva). Finché non si ha il risultato del tampone, il paziente viene gestito in OBI per tutto il necessario assistenziale e terapeutico. Se il tampone risulta positivo allora il paziente viene trasferito in reparto COVID. Qui viene sottoposto a terapia medica e a somministrazione di ossigeno. Nel momento in cui le condizioni cliniche migliorano, non ha più febbre e non necessita più di supporto di ossigeno il paziente viene trasferito in un altro reparto che definiamo di predimissione dove rimane per poco tempo prima di tornare a casa. Purtroppo il decorso clinico non sempre è così favorevole. Tanti necessitano della terapia intensiva e altri purtroppo non tornano più dai loro cari. Qual è la casistica per cui un paziente viene messo in terapia intensiva e statisticamente per quanto ci rimane? E' difficile dare una risposta univoca a queste domande. Le variabili che possono influenzare il decorso clinico sono tantissime. In maniera molto grossolana posso dire che la media di ricovero in terapia intensiva è di 15 giorni ma ripeto con gran variabilità Cosa implica per un paziente dover affrontare il percorso in terapia intensiva. Una domanda che spesso le persone si pongono è: “sono vigili o sedati”? Sicuramente sono sedati. Si va in terapia intensiva per il bisogno di un supporto ventilatorio molto invasivo, la famosa intubazione e questa procedura, così come le successive, necessità di modalità terapeutiche che includono inevitabilmente la sedazione. I pazienti dormono, non si accorgono di nulla. E' una magra consolazione ma così è! Una volta usciti dalla terapia intensiva, qual è l'iter di cura? Quando il paziente non ha più necessità di supporto invasivo (nel linguaggio gergale si parla di “estubazione”) viene inviato nuovamente in reparto per il prosieguo delle cure. Non stiamo ovviamente parlando di normali ricoveri. Qui i pazienti non possono vedere i loro cari, come avviene la comunicazione con i parenti, sia per i pazienti in terapia intensiva che per coloro che sono ricoverati negli altri reparti? Questa purtroppo è una difficoltà che condiziona molto la qualità del decorso clinico. I parenti non possono entrare nei reparti COVID e in terapia intensiva ed i pazienti sono soli, aggrappati al loro cellulare che rappresenta l'unico contatto con il mondo esterno. Non tutti però sono provvisti di telefono. Noi ci prodighiamo e facciamo del nostro meglio per prestare attenzioni e per mantenere i contatti con i parenti. Nelle ore pomeridiane è possibile chiamare nei reparti per avere informazioni sui propri cari. Ed inoltre quando le condizioni cliniche lo permettono organizziamo delle videochiamate utilizzando dei tablet che ci sono stati donati. La videochiamata è sempre un momento emozionante. Cosa si prova quando si appura che un paziente è guarito e viene dimesso? Ovviamente è sempre un piccolo momento di festa soprattutto quando la guarigione riguarda un paziente che se l'è vista brutta! Le faccio la domanda opposta; in queste settimane avete avuto a che fare con tanti casi di decessi, con quale stato d'animo affrontate tutto questo sotto l'aspetto professionale e umano e cosa significa dover avvisare i familiari per telefono? Le dò la mia visione di Chirurgo. Noi Chirurghi non siamo molto abituati a confrontarci con l'esperienza della morte di un paziente a differenza di quanto accade per esempio nei reparti di Oncologia o peggio di Terapie Palliative. La morte di un paziente, nei nostri reparti, è un evenienza poco frequente dovuta magari ad una grave complicazione o ad un tentativo disperato. La frustrazione principale è legata alla consapevolezza di non riuscire a fare materialmente di più. Compilare un modulo ISTAT non è mai semplice! La telefonata ai parenti per comunicare il decesso di un loro caro è difficile e carica di dolore in condizioni normali, ma in questo periodo ancor di più perché tutto si svolge nella solitudine di entrambi i fronti. Il paziente non ha potuto godere della compagnia dei cari e questi non potranno più rivederlo. Veniamo nuovamente a lei, ai suoi colleghi e operatori Covid-19: una volta finito il turno in ospedale, com'è cambiata la vostra vita privata? Un disastro! Io sono sposato e ho una bimba di 6 anni. Da qualche tempo mia suocera di 81 anni vive con noi. Non ci sentivamo di lasciarla sola in difficoltà a Milano. Io ho sempre il terrore di portare a casa la malattia e di contagiare i miei cari. Mia suocera soprattutto, in caso di contagio, sarebbe fortemente a rischio di gravi complicazioni. Per questo vivo in autoisolamento. Per fortuna in casa non abbiamo problemi di spazio ma le assicuro che non è piacevole non poter stringere mia figlia tra le braccia. Per alcuni miei colleghi è anche peggio. Alcuni vivono addirittura lontani in case diverse. Le lascio immaginare! Cosa la spinge a scrivere quotidianamente sulla sua pagina Facebook il seguitissimo COVIDIARIO? L'idea è nata nel turbinio di emozioni che hanno preceduto il mio ingresso nel mondo COVID. L'ho subito utilizzata per esorcizzare le paure e placare le emozioni. Ancora adesso ha questo scopo. Dottore, ovviamente avverranno riunioni nel vostro staff, vi siete fatti una prima idea su quanto potrebbe durare la fase più acuta della pandemia? Nel momento in cui rispondo, la fase più brutta è passata. I numeri sono da diversi giorni in costante calo. Tutto dipenderà da quanto siamo bravi noi cittadini a rispettare le regole restrittive. In teoria saremmo dovuti essere già in una fase più avanzata di riduzione. Tuttavia alcuni tentennamenti organizzativi e molte forme di “disobbedienza alle regole” stanno allungando i tempi. Sperando che presto la potenza di contagio diminuisca drasticamente, dal suo punto di vista come sarà la vita quotidiana dopo? Sarà sicuramente diversa per molto tempo e a diversi livelli. Molte vecchie abitudini cadranno e altre si rafforzeranno. La mia speranza è che si sfrutti questa occasione per un “riordino delle priorità” sia del singolo sia delle società, a tutti i livelli. Al momento quali e ulteriori consigli si sente di dare al fine di evitare il contagio? Innanzitutto dobbiamo cambiare modo di pensare ed essere più altruisti! Bisogna “inchinarsi al Buon Senso” ed esprimere il “massimo Senso Civico” Le indicazioni fornite dalle istituzioni sono quelle corrette ed è bene ricordarle: - Stare a casa ed uscire solo per commissioni indispensabili. - Distanziamento sociale. - Uso sistematico della mascherine. - Igiene frequente di mani e viso. Le foto pubblicate sono tratte dal Covidiario del dottor Francesco Inzirillo che ringraziamo per la collaborazione. Auguriamo anche un buon lavoro a tutto il resto del personale del Morelli fortemente impegnato in prima linea nella lotta contro il Covid 19.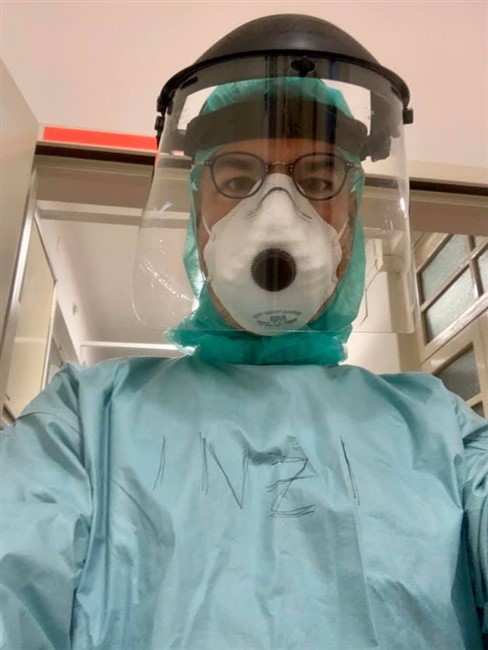
GALLERY











LASCIA UN COMMENTO:
DEVI ESSERE REGISTRATO PER POTER COMMENTARE LA NOTIZIA! EFFETTUA IL LOGIN O REGISTRATI.
0 COMMENTI